Se hai mai assunto azathioprine per una malattia autoimmune, un trapianto o una malattia infiammatoria intestinale, devi sapere una cosa: azathioprine può salvarti la vita… o metterla a rischio. Non è una questione di fortuna. È una questione di genetica.
Perché l’azathioprine può essere pericolosa
L’azathioprine è un farmaco vecchio ma ancora molto usato. È economico, efficace e funziona bene per controllare l’infiammazione in malattie come la colite ulcerosa, il morbo di Crohn, il lupus o dopo un trapianto. Ma ha un grande problema: colpisce il midollo osseo. E quando lo fa troppo, puoi finire in ospedale con un numero di globuli bianchi così basso da non riuscire più a combattere un’infezione. Può succedere anche anemia, emorragie, febbre alta. E in alcuni casi, è fatale. Quasi tutti i pazienti che prendono azathioprine hanno qualche effetto collaterale. Nausea, stanchezza, mal di testa. Ma solo pochi sviluppano la forma grave. E qui entra in gioco una cosa che quasi nessuno ti dice: il tuo DNA.Il ruolo del gene TPMT
Il tuo corpo non elabora l’azathioprine allo stesso modo di chiunque altro. Lo fa grazie a un enzima chiamato TPMT (tiopurina metiltransferasi). Questo enzima smaltisce il farmaco, impedendo che si accumuli troppo nel sangue. Ma non tutti hanno lo stesso livello di TPMT. Perché dipende dai geni che hai ereditato dai tuoi genitori. Circa il 10% della popolazione ha una versione leggermente meno efficiente di questo enzima (eterozigote). Per loro, il rischio di tossicità è più alto, ma non così grave da dover evitare il farmaco del tutto. Basta ridurre la dose del 30-70%. Ma lo 0,3% delle persone - circa una su 300 - ha due copie difettose del gene. Questi pazienti hanno una TPMT quasi assente. E se gli dai la dose standard, il farmaco si accumula come un fiume in piena. Il midollo osseo si blocca. I globuli bianchi, rossi e piastrine crollano. Può essere una emergenza medica.Cosa dice la scienza: il test TPMT funziona?
Nel 2011, uno studio pubblicato su JAMA ha seguito 333 pazienti. Metà ha fatto il test genetico prima di iniziare l’azathioprine, l’altra metà no. A quattro mesi, il numero di effetti collaterali era praticamente lo stesso. Sembra che il test non serva, no? Ma guarda i dettagli. Nel gruppo senza test, c’era un solo paziente con una forma grave di TPMT homozygote. Lui ha avuto una neutropenia grave, quasi mortale. Nel gruppo con il test, quel paziente è stato identificato prima e ha ricevuto un’altra terapia. Non è mai entrato in ospedale. Non è mai stato in pericolo. Il test non riduce tutti gli effetti collaterali. Ma riduce le emergenze. Le morti. I ricoveri. E questo cambia tutto.Il test: genotipo o fenotipo?
Ci sono due modi per fare il test. Il primo è il genotipo: analizzi il tuo DNA e guardi se hai le varianti *2, *3A, *3B o *3C. È preciso, veloce (3-7 giorni), e non cambia se hai avuto una trasfusione di sangue. Il secondo è il fenotipo: misuri l’attività dell’enzima nel sangue. Ma se hai ricevuto sangue di qualcun altro di recente, il risultato è falso. Per questo, il genotipo è la scelta migliore. Il costo? In Italia, varia tra i 150 e i 300 euro. Non è coperto da tutti i servizi sanitari, ma molte assicurazioni private lo coprono. E se hai una malattia cronica come il morbo di Crohn, il risparmio futuro - in ricoveri, controlli, farmaci di emergenza - vale di più del test.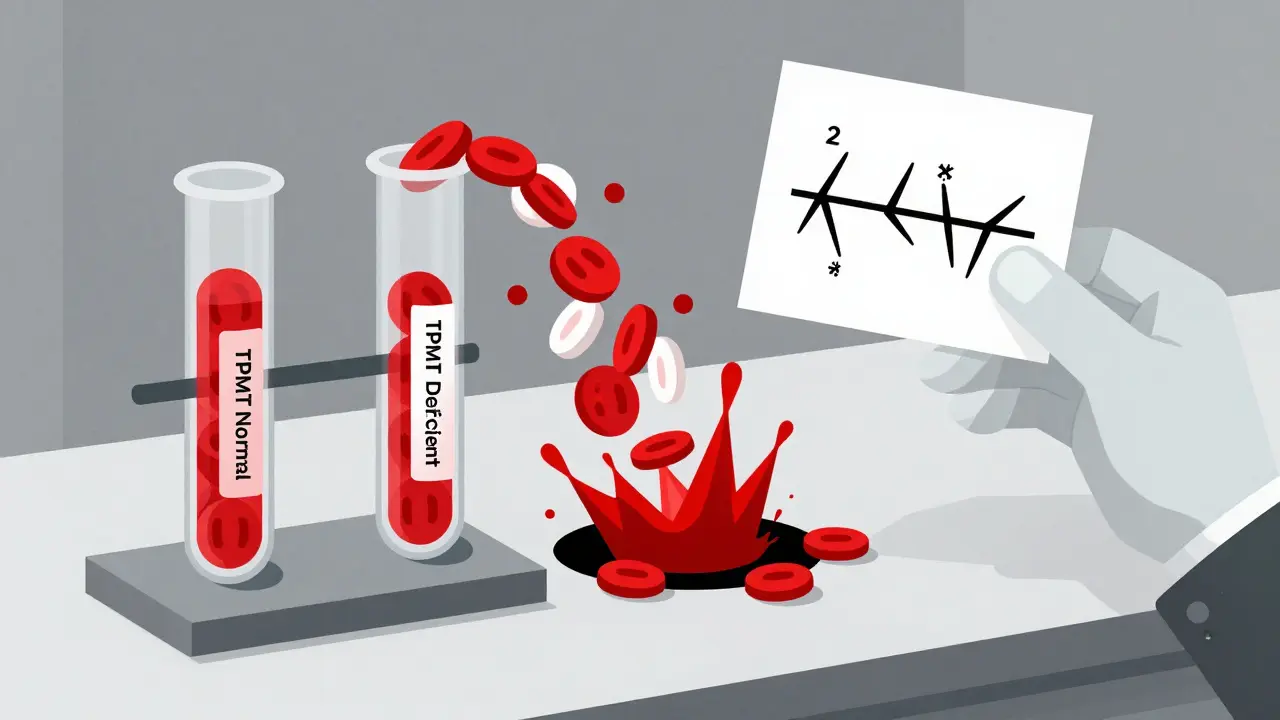
Ma non è finita qui: c’è anche NUDT15
Negli ultimi anni, gli scienziati hanno scoperto un altro gene che conta: NUDT15. Questo gene è cruciale soprattutto per le persone di origine asiatica. In alcuni gruppi, fino al 20% ha una variante che riduce drasticamente la capacità di metabolizzare l’azathioprine. Anche se il tuo TPMT è perfetto, un difetto in NUDT15 può farti ammalare. Per questo, le linee guida internazionali (CPIC, 2022) ora raccomandano di testare entrambi i geni insieme. Non basta più il TPMT da solo. E in Italia, i laboratori più avanzati stanno già offrendo test multi-genici. Se sei di origine asiatica, o hai parenti con reazioni gravi a farmaci simili, chiedi esplicitamente di controllare anche NUDT15.Il test non ti esime dai controlli
Qui c’è un errore comune: pensare che il test genetico sostituisca il conteggio del sangue. Non è vero. Assolutamente no. Anche se il tuo TPMT e NUDT15 sono normali, puoi comunque sviluppare un’epatotossicità, una pancreatite o una reazione cutanea. Il 7,4% dei pazienti sviluppa danni al fegato. Alcuni hanno livelli elevati di 6-MMP, un metabolita che danneggia il fegato. E alcuni hanno reazioni a farmaci che prendono insieme all’azathioprine - come l’allopurinolo per la gotta. Questo combo può far salire la tossicità, anche se il tuo DNA è perfetto. Per questo, le linee guida dell’American Gastroenterological Association dicono chiaro: “Il test genetico non sostituisce il conteggio del sangue.” Devi fare un emocromo ogni settimana per il primo mese, poi ogni 2-4 settimane. E controllare le transaminasi. Se i globuli bianchi scendono sotto 3.000/mm³, devi ridurre la dose o fermarti.Cosa fare se il test è positivo
Se il test mostra che hai TPMT homozygote (deficienza grave): non prendere azathioprine. Punto. Devi passare a un altro immunosoppressore, come la metotrexate, il ciclosporina o un farmaco biologico. Non c’è scelta. È una questione di sopravvivenza. Se hai TPMT eterozigote (attività intermedia): la dose standard è troppo alta. Inizia con il 30-70% della dose abituale. Per esempio: se ti dovevano dare 150 mg al giorno, inizia con 50-100 mg. Controlla il sangue ogni settimana. Se il conteggio rimane stabile, puoi aumentare lentamente. Ma non forzare. Se hai NUDT15 deficiente: lo stesso principio. Riduci la dose. Monitora. Non aspettare che i sintomi arrivino.
Perché non tutti fanno il test?
Perché non è obbligatorio. Perché costa. Perché alcuni medici non lo conoscono. In Italia, i centri specializzati in malattie infiammatorie intestinali lo fanno quasi sempre. Ma nei piccoli ospedali o dai dermatologi che usano l’azathioprine per il lupus o la psoriasi? Spesso no. Eppure, il costo del test è minimo rispetto a un ricovero per sepsi da neutropenia. Un ricovero per una reazione grave può costare oltre 10.000 euro. Il test? 300. E se ti salva la vita?Quando il test non basta
C’è chi ha fatto il test, aveva TPMT normale, e ha avuto un’epatotossicità grave. C’è chi ha avuto nausea così forte da fermare il farmaco, anche se il sangue era perfetto. La genetica spiega solo una parte del problema. Altri fattori contano: l’età, il fegato, i farmaci che prendi insieme, l’alcol, la dieta. Il test non è una sfera di cristallo. È un’arma in più. Un modo per evitare l’imprevedibile. Non ti garantisce sicurezza. Ti dà un vantaggio.Prossimi passi
Se stai per iniziare l’azathioprine:- Chiedi al tuo medico se puoi fare il test genetico per TPMT e NUDT15.
- Se hai parenti con reazioni gravi a farmaci simili, insiste.
- Se il test è positivo per deficienza grave, non iniziare l’azathioprine.
- Se il test è intermedio, inizia con una dose ridotta e controlla il sangue ogni settimana.
- Se prendi allopurinolo, informa il tuo medico: è un pericolo combinato.
- Non smettere il farmaco da solo. E non ignorare la nausea o la stanchezza: potrebbero essere i primi segnali.
La medicina moderna non è più solo “prova e vedi”. È “conosci e agisci”. E per l’azathioprine, conoscere il tuo DNA non è un lusso. È un dovere.
Cos’è il test TPMT e perché si fa prima dell’azathioprine?
Il test TPMT analizza il tuo DNA per capire quanto bene il tuo corpo metabolizza l’azathioprine. Se hai una variante genetica che riduce l’attività dell’enzima TPMT, il farmaco si accumula nel sangue e può causare una grave riduzione dei globuli bianchi, rossi e piastrine. Il test permette di adattare la dose o scegliere un’altra terapia, evitando rischi mortali.
Il test TPMT è obbligatorio in Italia?
No, non è obbligatorio, ma è raccomandato dalle linee guida internazionali (CPIC, ECCO, AGA). I centri specializzati in malattie infiammatorie intestinali lo fanno quasi sempre. Nei contesti meno specializzati, spesso viene ignorato. Tuttavia, dato il costo contenuto del test e il rischio elevato di complicanze, è consigliato per tutti i pazienti che iniziano l’azathioprine.
Cosa succede se ho un risultato intermedio di TPMT?
Se hai attività intermedia (eterozigote), devi iniziare con una dose ridotta del 30-70% rispetto a quella standard. Per esempio, se la dose abituale è 2 mg/kg, inizia con 0,6-1,4 mg/kg. Fai un emocromo ogni settimana per il primo mese. Se i valori rimangono stabili, puoi aumentare la dose lentamente. Non iniziare mai con la dose piena.
Il test TPMT sostituisce il conteggio del sangue?
Assolutamente no. Il test genetico identifica il rischio, ma non previene tutti gli effetti collaterali. Danni al fegato, pancreatite, reazioni cutanee o tossicità da interazioni farmacologiche (es. con allopurinolo) non sono rilevabili con il TPMT. Per questo, il conteggio del sangue e i controlli epatici devono continuare regolarmente, anche se il test è normale.
C’è un altro gene da controllare oltre a TPMT?
Sì, NUDT15. È particolarmente importante per persone di origine asiatica, dove fino al 20% ha varianti che aumentano il rischio di tossicità. Le linee guida aggiornate (CPIC 2022) raccomandano di testare entrambi i geni insieme. Se sei di origine asiatica o hai parenti con reazioni gravi, chiedi esplicitamente di includere NUDT15 nel test.
Quanto costa il test TPMT in Italia?
Il costo varia tra i 150 e i 300 euro, a seconda del laboratorio e se il test include anche NUDT15. Alcune assicurazioni private lo coprono. Non è ancora coperto universalmente dal Servizio Sanitario Nazionale, ma molti centri specializzati lo offrono gratuitamente o a costo ridotto per i pazienti con malattie croniche.
Cosa fare se ho avuto una reazione grave all’azathioprine senza aver fatto il test?
Se hai avuto una reazione grave - come neutropenia, anemia grave o danni al fegato - devi smettere l’azathioprine definitivamente. Chiedi subito di fare il test genetico per TPMT e NUDT15. Se risulta positivo, non dovrai mai più assumere farmaci simili (come mercaptopurina). Informa anche il tuo medico di famiglia e i tuoi familiari: potrebbero avere lo stesso rischio.