Calcolatore di Rischio Elettrolitico per Diuretici
Seleziona il diuretico
Rischio elettrolitico
Interazioni critiche
Controlli consigliati
Quando si assume un diuretico, non si sta solo facendo pipì di più. Si sta cambiando l'equilibrio chimico del corpo in modi che possono essere vitali - o pericolosi. I diuretici sono tra i farmaci più prescritti al mondo, usati per l'ipertensione, l'insufficienza cardiaca, l'edema e la cirrosi. Ma ogni compressa ha un prezzo: altera i livelli di sodio, potassio, cloro e magnesio. E quando si combinano con altri farmaci, il rischio cresce esponenzialmente.
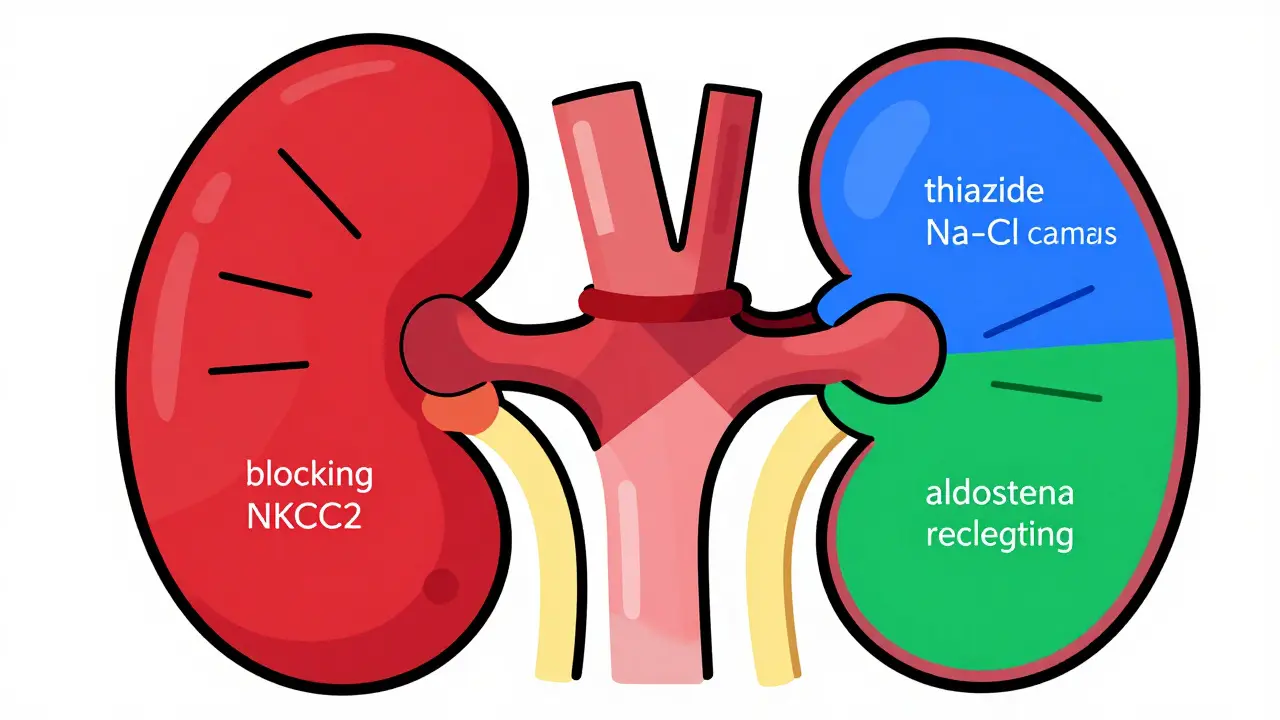
Come funzionano i diuretici e dove agiscono nel rene
I diuretici non sono tutti uguali. Agiscono in punti diversi del nefrone, la unità funzionale del rene. I diuretici dell'ansa, come la furosemide, bloccano il trasportatore NKCC2 nella porzione spessa dell'ansa di Henle. Questa zona riassorbe il 25% del sodio filtrato. Bloccandola, la furosemide fa espellere fino a 20-25% del sodio totale. È il diuretico più potente, usato per l'edema acuto.
I diuretici tiazidici, come l'idroclorotiazide, agiscono più a valle, nel tubulo distale. Qui bloccano il canale Na-Cl, riducendo il riassorbimento del 5-7% del sodio. Non sono così potenti, ma sono perfetti per l'ipertensione a lungo termine perché agiscono per 12-24 ore con una sola compressa.
I diuretici risparmiatori di potassio, come lo spironolattone e l'amiloride, lavorano nel dotto collettore. Lo spironolattone blocca i recettori dell'aldosterone, l'ormone che spinge il rene a trattenere sodio e a espellere potassio. Senza aldosterone, il potassio rimane nel sangue. È un vantaggio - ma anche un rischio.
Cambiamenti elettrolitici: cosa succede davvero nel sangue
Un grande studio su 20.000 pazienti in pronto soccorso ha mostrato che i diuretici sono la causa più comune di alterazioni elettrolitiche gravi. E ogni classe ha il suo profilo.
Loop diuretici (furosemide, bumetanide): causano ipokaliemia (potassio basso) con un rischio quasi doppio. Ma sorprendentemente, possono anche causare ipernatremia (sodio alto). Perché? Perché espellono più acqua pura che sodio. Il corpo perde acqua più velocemente del sodio, e il sangue si concentra. È raro, ma mortale.
Tiazidici (idroclorotiazide): sono i principali responsabili di iponatremia (sodio basso). Specialmente negli anziani, nelle donne e in chi assume dosi elevate. Il rene perde la capacità di diluire l'urina, e l'acqua si accumula nel sangue. Un sodio sotto 130 mmol/L può causare confusione, convulsioni, coma.
Spironolattone e altri risparmiatori di potassio: fanno salire il potassio. Di media, aumentano il potassio di 0,5-1,0 mmol/L. Ma se il paziente ha insufficienza renale, diabete, o prende ACE-inibitori, il potassio può schizzare oltre 6,0 mmol/L. A quel livello, il cuore può fermarsi. È un'emergenza.
Questi cambiamenti non sono solo numeri. Sono il motivo per cui un paziente va in ospedale. Uno studio ha mostrato che un'iperkaliemia severa (potassio >5,5 mmol/L) raddoppia il rischio di morte in ospedale.
Interazioni farmacologiche: quando i farmaci si combattono
Il vero pericolo non è il diuretico da solo. È quando lo combini con altri.
NSAID (ibuprofene, diclofenac): riducono l'efficacia dei diuretici dell'ansa del 30-50%. Perché? Bloccano le prostaglandine renali, che servono a mantenere il flusso sanguigno ai reni. Senza flusso, il diuretico non arriva dove deve agire. Risultato: edema che non migliora, e rene che soffre.
ACE-inibitori e ARB: migliorano l'efficacia dei tiazidici e riducono il rischio di ipokaliemia. Ma con lo spironolattone? Disastro. Insieme, fanno salire il potassio di 1,2 mmol/L. In un paziente con insufficienza renale, questo può essere fatale. L'FDA ha emesso un avviso nero per questa combinazione.
Antibiotici (trimetoprim-sulfametossazolo): bloccano il canale del sodio nel dotto collettore, esattamente come l'amiloride. Se lo dai a un paziente su spironolattone, il potassio sale come un palloncino. Casi documentati: potassio a 6,8 mmol/L dopo 3 giorni. Il paziente è entrato in arresto cardiaco.
SGLT2-inibitori (dapagliflozin, empagliflozin): sono una novità. Inizialmente pensati per il diabete, ora usati anche nell'insufficienza cardiaca. Funzionano come diuretici naturali. Ma se li combini con furosemide, l'effetto si moltiplica. Uno studio ha mostrato che l'efficacia del diuretico aumenta del 36%, e quella dell'SGLT2-inibitore del 190%. È potente - ma richiede monitoraggio stretto.
Resistenza ai diuretici: perché non funzionano più
Un paziente prende furosemide per l'edema. All'inizio perde 2 kg in 2 giorni. Poi, dopo 5 giorni, smette di perdere peso. È resistenza. Non è un problema di dose. È un problema di fisiologia.
Quando blocci il sodio nell'ansa, il rene compensa. Il tubulo distale inizia a riassorbire più sodio. Entro 72 ore, il diuretico perde efficacia. È chiamato "braking phenomenon". La soluzione? Non aumentare la dose. Aggiungere un altro diuretico.
La combinazione di furosemide + metolazone (un tiazidico) è la strategia più usata per la resistenza. Uno studio ha mostrato che il 68% dei pazienti con edema refrattario risponde bene a questa combinazione, contro il 32% con furosemide da solo. Ma c'è un prezzo: il 22% sviluppa insufficienza renale acuta, il 15% ha un sodio bassissimo. Non è un gioco da ragazzi.

Monitoraggio e gestione pratica: cosa fare davvero
Non basta prescrivere. Devi controllare.
- Controlla gli elettroliti entro 3-7 giorni dall'inizio del diuretico.
- Se combini farmaci, controlla ogni 48 ore per la prima settimana.
- Per gli anziani, inizia con dosi basse: 12,5 mg di idroclorotiazide, non 25 mg.
- Per la furosemide, la dose va calcolata in base alla funzione renale: 1 mg/kg se l'eGFR è tra 30-60, 1,5 mg/kg se sotto i 30.
- Se il paziente ha cirrosi, l'albumina endovenosa (25 g) migliora l'efficacia della furosemide del 40%.
Le infermiere all'ospedale Johns Hopkins hanno ridotto del 37% i casi di iponatremia e del 29% quelli di iperkaliemia semplicemente implementando protocolli standardizzati: controlli automatici, allarmi nei sistemi informatici, avvisi per i medici. La tecnologia non sostituisce il clinico, ma lo protegge.
Novità e futuro: combinazioni intelligenti
Nel gennaio 2024, è stato approvato in Europa un nuovo farmaco: Diurex-Combo, una compressa che contiene furosemide 40 mg e spironolattone 25 mg. L'idea è semplice: prendi un diuretico che fa perdere potassio, e uno che lo conserva. Il risultato? Una riduzione del 22% dei ricoveri per insufficienza cardiaca entro 30 giorni, e il 50% in meno di emergenze elettrolitiche.
Ma non è la fine. I ricercatori stanno sviluppando algoritmi di intelligenza artificiale che analizzano i biomarcatori urinari - aldosterone, escrezione di cloro, frazione di sodio - per scegliere il diuretico giusto per ogni paziente. Uno studio della Mayo Clinic ha dimostrato che questi algoritmi possono ridurre gli eventi elettrolitici del 40% entro 2 anni.
Il futuro non è più "prendi un diuretico e vedi cosa succede". È "scegli il diuretico giusto, con il giusto compagno, al momento giusto, e controlla con precisione".
Quali sono i diuretici più pericolosi per il potassio?
I diuretici risparmiatori di potassio, come lo spironolattone, sono i più pericolosi se combinati con ACE-inibitori, ARB, o antibiotici come il trimetoprim-sulfametossazolo. Possono far salire il potassio a livelli letali (>6,0 mmol/L). Dall'altro lato, i diuretici dell'ansa e i tiazidici causano ipokaliemia, che può provocare aritmie. La chiave è non usarli mai senza monitoraggio.
Perché l'idroclorotiazide causa iponatremia negli anziani?
Gli anziani hanno una capacità renale ridotta di diluire l'urina. L'idroclorotiazide blocca il riassorbimento di sodio e cloro, ma l'acqua continua a essere riassorbita. Il risultato? Sangue diluito, sodio basso. È più comune nelle donne anziane, in chi ha basso apporto proteico, o che prende altri farmaci che trattengono acqua.
Posso prendere un diuretico se ho il diabete?
Sì, ma con attenzione. I tiazidici possono alzare leggermente la glicemia, ma non sono contraindicati. Gli SGLT2-inibitori, che agiscono come diuretici naturali, sono addirittura raccomandati nei pazienti con diabete e insufficienza cardiaca. Il rischio principale è l'iponatremia e la disidratazione, specialmente se si assume anche metformina o insulina. Monitora i livelli di sodio e la funzione renale.
Cosa succede se dimentico una compressa di furosemide?
Se dimentichi una dose, non prenderne una doppia la volta dopo. La furosemide ha un'azione breve (6-8 ore). Saltarne una non causa gravi conseguenze, ma può far tornare l'edema. Se hai sintomi di ritenzione (gonfiore, respiro corto), contatta il medico. Non cercare di "recuperare" la dose, perché potresti causare un'eccessiva diuresi e disidratazione.
Perché alcuni pazienti non rispondono mai ai diuretici?
La resistenza non è sempre una questione di dose. Può essere causata da basso apporto proteico, ipovolemia, insufficienza renale avanzata, o assunzione di NSAID. In alcuni casi, il rene ha semplicemente perso la capacità di rispondere. La soluzione non è aumentare la dose, ma aggiungere un secondo diuretico (es. metolazone) o usare albumina endovenosa. In casi estremi, serve la dialisi.