Quando inizi a prendere un nuovo farmaco, sai che potresti avere degli effetti collaterali. Ma quando arrivano? Dopo poche ore? Dopo una settimana? O magari dopo mesi? Questo non è un dettaglio secondario: il tempo di insorgenza ti dice molto di più di quanto pensi. È la chiave per capire se un sintomo è davvero causato dal farmaco o se è solo una coincidenza.
Perché il tempo conta più di quanto credi
Non tutti gli effetti collaterali si manifestano allo stesso modo. Alcuni arrivano in poche ore, altri dopo mesi. E se non conosci questi pattern, puoi confondere un effetto del farmaco con un peggioramento della tua malattia, o peggio, ignorare un problema serio perché pensi sia troppo presto per essere legato al farmaco.
Studi recenti, come quello del 2025 su Frontiers in Pharmacology, mostrano che l’80% delle reazioni avverse si verifica entro i primi giorni o settimane di trattamento. Ma questo non significa che tutto il resto sia sicuro. Alcuni farmaci hanno un ritmo tutto loro. Per esempio, l’interferone beta-1a può causare problemi nervosi solo dopo quasi un anno. Se non lo sai, puoi passare mesi senza collegare il tuo dolore alle gambe al farmaco che stai assumendo per la sclerosi multipla.
Antibiotici: i più veloci a far male
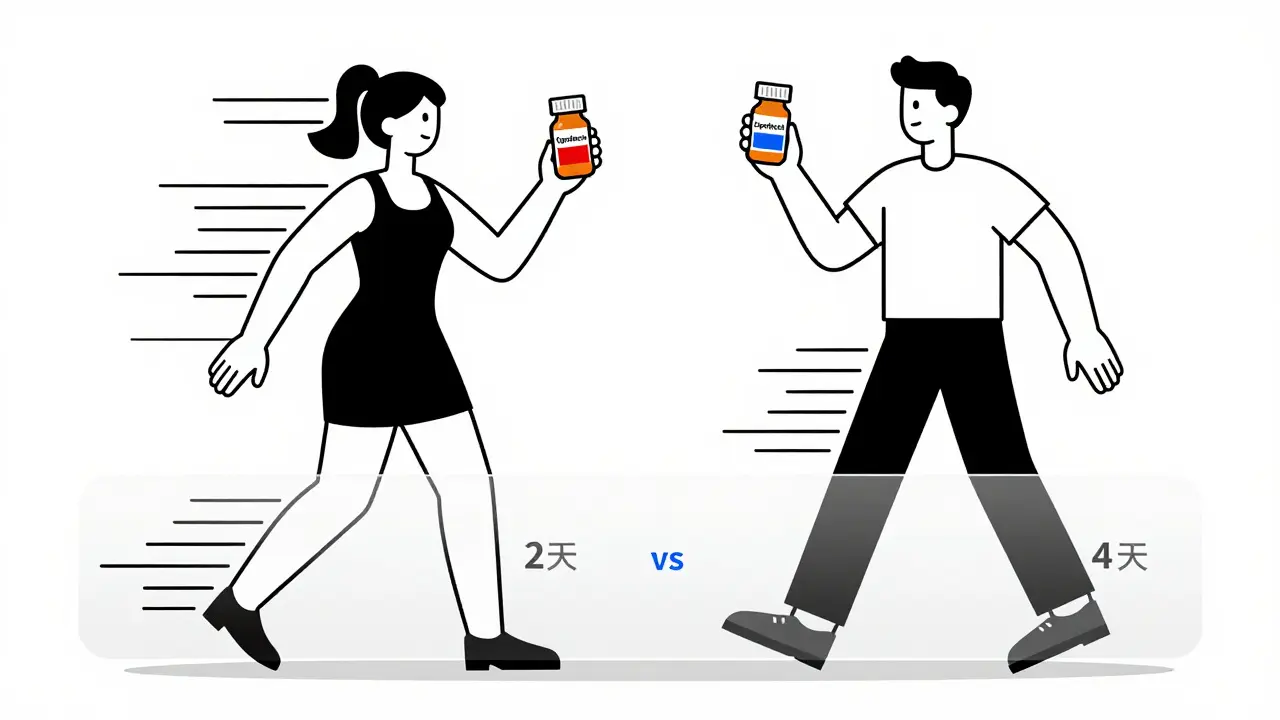
Se hai preso ciprofloxacina e dopo due giorni hai avvertito un formicolio alle mani o ai piedi, non è un caso. La ciprofloxacina ha il tempo di insorgenza più breve tra tutti gli antibiotici: 2 giorni in media. E le donne lo sentono ancora prima degli uomini: 2 giorni contro 4. È un dato concreto, non una percezione.
Questo non è un effetto raro. Su Reddit, su un thread di 147 persone che hanno parlato degli effetti collaterali degli antibiotici, quasi la metà (46%) ha detto che i sintomi sono arrivati entro 48 ore. È un pattern chiaro. E se non lo riconosci, potresti pensare che sia un’infezione che peggiora, invece di fermare il farmaco.
Statine: il mito della miopatia
Quanti ti hanno detto che le statine fanno male ai muscoli? È vero… ma non sempre per le ragioni che pensi. Uno studio pubblicato su JACC nel 2021 ha coinvolto 60 pazienti che avevano smesso le statine perché avevano dolore ai muscoli. Poi hanno fatto un esperimento: hanno preso una pillola che credevano fosse una statina, ma era un placebo. Eppure, il 55% ha detto che il dolore è migliorato entro 3 giorni.
Che significa? Che spesso il dolore non è causato dalla statina, ma dalla paura di averla presa. È un effetto nocebo. Ma attenzione: questo non significa che le statine non causino mai problemi. Alcuni pazienti hanno effetti veri, ma arrivano dopo 1-4 settimane. Se il dolore inizia dopo 3 giorni, è quasi sempre qualcos’altro. Se arriva dopo 2 settimane, è più sospetto.
Antiepilettici e antidepressivi: il ritmo lento
Pregabalin e gabapentin sono usati per il dolore nervoso, ma causano vertigini e stanchezza. Secondo i dati, il tempo medio di insorgenza è di 19 e 31 giorni rispettivamente. E su Drugs.com, su oltre 1.200 recensioni, il 58% ha segnalato questi sintomi entro la prima settimana. Perché la differenza? Perché i farmaci agiscono sul sistema nervoso centrale, e il cervello ci mette un po’ ad adattarsi.
Questo è importante: se inizi a sentirti stanco dopo 2 giorni, non è probabile che sia il farmaco. Ma se dopo 10 giorni ti senti come se avessi dormito solo 2 ore, allora sì. Saper riconoscere questo ritmo ti aiuta a non smettere un trattamento utile per un effetto temporaneo.
ACE-inibitori e angioedema: il pericolo nascosto
L’angioedema è un gonfiore pericoloso, soprattutto alla gola. Con gli ACE-inibitori come lisinopril, la gente pensa che arrivi subito. Invece, può arrivare dopo un’ora… o dopo 6 mesi. Il 20% dei casi si manifesta dopo 30 giorni. E il 10% dopo 6 mesi. Una paziente su Drugs.com ha scritto: “Ho avuto un gonfiore alla gola dopo 4 mesi. Il medico non ha collegato nulla. Solo quando ho trovato uno studio ho capito.”
Questo è il tipo di ritardo che uccide. Perché non lo aspetti. E se non lo conosci, non lo segnali. L’FDA dice che gli eventi entro 30 giorni vanno segnalati con urgenza. Ma non dice che quelli dopo 6 mesi non contano. Anzi: sono proprio quelli che passano inosservati.
Epatite tossica: il tempo è tutto
Se prendi acetaminofene per un mal di testa e dopo 24 ore hai il fegato in fiamme, è un’intossicazione acuta. Ma se prendi un antibiotico per un’infezione e dopo 6 settimane ti viene ittero e nausea? Potrebbe essere epatite indotta dal farmaco. La mediana è di 42 giorni. Il range? Da 20 a 117 giorni. Cioè: può arrivare a 3 mesi.
Questo è un caso classico di reazione “idiosincrasica”: non è prevedibile, ma è misurabile. E se non conosci questo intervallo, pensi che sia un’infezione virale e continui a prendere il farmaco. Finché non è troppo tardi.
Perché i medici non ne parlano
Perché la maggior parte dei medici non ha mai studiato questi tempi. L’American Society of Health-System Pharmacists dice che ci vogliono 6-8 mesi di formazione per padroneggiare questi modelli. E la maggior parte dei medici non li ha mai avuti.
Ma non è colpa loro. I sistemi elettronici di cartella clinica, come Epic, ora segnalano automaticamente i sintomi che coincidono con i tempi di insorgenza noti. Al Mayo Clinic, dopo aver installato questo sistema, hanno trovato il 22% in più di reazioni avverse. Ma questo non serve a niente se il medico non sa cosa guardare.

Come usare questa informazione
Non devi diventare un farmacologo. Ma puoi imparare 3 cose semplici:
- Se un effetto arriva entro 48 ore, pensa a antibiotici, farmaci per l’ipertensione, o reazioni allergiche immediate.
- Se arriva dopo 2-4 settimane, pensa a statine, antiepilettici, antidepressivi.
- Se arriva dopo 2-6 mesi, pensa a ACE-inibitori, interferoni, o farmaci per malattie autoimmuni.
Non è una scienza esatta. Ma è una guida. E se un sintomo arriva fuori da questi tempi, non lo scartare. Forse è un effetto raro. Ma se arriva dentro questi tempi? Allora devi parlarne subito.
Il futuro: farmaci su misura
Il NIH sta iniziando a usare i dati genetici per prevedere non solo se un farmaco farà male, ma quando. A partire dal secondo trimestre del 2025, il programma All of Us integrerà i geni legati al metabolismo dei farmaci nei modelli di tempo di insorgenza. Cioè: in futuro, il tuo medico potrebbe dirti: “Questo farmaco ti farà male tra 18 giorni, non prima, non dopo.”
E non è fantascienza. Johnson & Johnson ha già testato un sistema che collega i monitor di glucosio con i tempi di insorgenza dei farmaci per il diabete. Se il tuo livello di zucchero scende troppo 3 ore dopo la pillola, il sistema ti avvisa che potrebbe essere un effetto collaterale, non un errore di dosaggio.
Cosa fare se hai un effetto collaterale
Non smettere il farmaco da solo. Ma non aspettare che passi. Fai queste 3 cose:
- Scrivi quando è iniziato: data e ora esatta.
- Guarda il farmaco: è un antibiotico? Un antinfiammatorio? Un farmaco per il cuore?
- Chiedi al farmacista: non al medico. Al farmacista. Lui sa i tempi di insorgenza meglio di chiunque altro.
Se hai un effetto che arriva dopo 6 mesi, non è un errore. È un segnale. E se lo riconosci, puoi cambiare farmaco prima che ti faccia del danno.
Perché alcuni effetti collaterali arrivano dopo mesi?
Perché alcuni farmaci agiscono in modo lento e progressivo. Ad esempio, gli interferoni modificano il sistema immunitario a livello cellulare, e ci vogliono mesi perché il corpo reagisca in modo visibile. Altri, come gli ACE-inibitori, possono causare un accumulo lento di sostanze che alla fine innescano un gonfiore. Non è un difetto del farmaco: è la sua biologia.
Posso fidarmi del tempo di insorgenza per dire se un farmaco è la causa?
No, non da solo. Il tempo è un indizio potente, ma non prova la causa. Un dolore muscolare potrebbe essere causato da un’altra malattia, anche se coincide col farmaco. Ma se il sintomo arriva esattamente nel periodo in cui si sa che il farmaco è più probabile che lo causi, allora devi prenderlo sul serio. È un segnale, non una prova.
Perché le donne hanno effetti collaterali più veloci di alcuni farmaci?
Perché il corpo femminile metabolizza alcuni farmaci diversamente. Le donne hanno più enzimi che attivano certe sostanze, e meno che le disattivano. Con la ciprofloxacina, questo significa che la sostanza tossica raggiunge i nervi più velocemente. È un dato confermato da studi su migliaia di pazienti. Non è una percezione: è biologia.
I farmaci generici hanno lo stesso tempo di insorgenza?
Sì, se sono bioequivalenti. La legge italiana e europea richiede che i generici abbiano la stessa velocità di assorbimento e lo stesso meccanismo d’azione. Quindi, se un farmaco originale causa vertigini dopo 19 giorni, il generico lo farà allo stesso modo. Non esistono generici “più lenti” o “più forti”.
Cosa succede se un effetto collaterale arriva dopo aver smesso il farmaco?
È raro, ma possibile. Alcuni farmaci si accumulano nei tessuti e si rilasciano lentamente. Altri attivano reazioni immunitarie che continuano anche dopo la sospensione. Ma questi casi sono molto rari. Il 37% in meno degli effetti vengono segnalati dopo la sospensione, perché i medici non li collegano più al farmaco. Se hai un sintomo dopo aver smesso, parla comunque con il tuo medico e ricorda quando hai preso l’ultima dose.