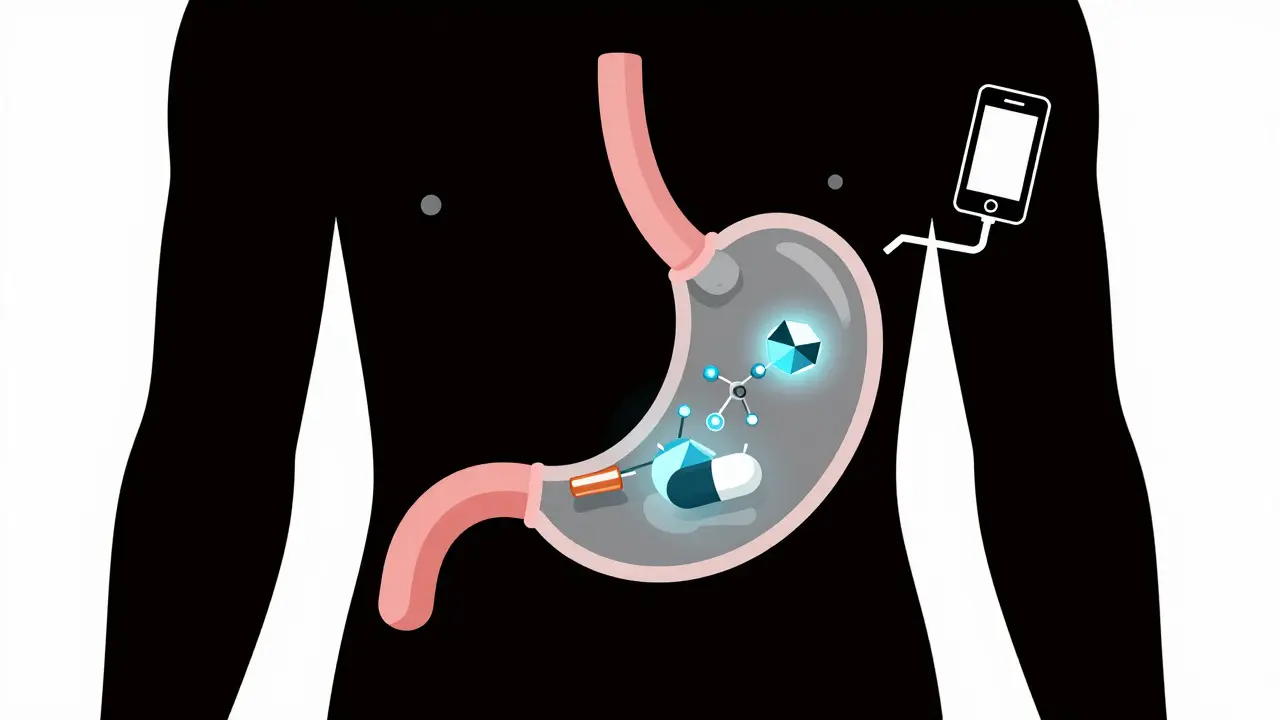
Immagina di prendere una pillola e di sapere con certezza che è stata ingerita, che il tuo corpo l’ha assorbita, e che il farmaco sta facendo il suo lavoro. Non è fantascienza: è la realtà dei sensori digitali per pillole, una tecnologia che sta cambiando il modo in cui si gestiscono le malattie croniche. Questi dispositivi non sono solo un modo per controllare se qualcuno prende i farmaci: sono un sistema intelligente che raccoglie dati fisiologici in tempo reale, rivelando persino gli effetti collaterali prima che diventino gravi.
Come funzionano i sensori digitali nelle pillole?
Ogni pillola digitale contiene un micro-sensore lungo appena 5 millimetri e spesso meno di un millimetro. È fatto di silicio e ha due elettrodi: uno di magnesio e uno di rame. Quando la pillola entra nello stomaco, il succo gastrico attiva una reazione chimica tra questi due metalli. Questa reazione genera circa 1-2 volt di energia, sufficiente per trasmettere un codice digitale unico. Non c’è batteria: l’energia viene creata dallo stomaco stesso.
Il segnale viene inviato a un cerotto indossato sulla pelle, solitamente sull’addome. Questo cerotto non solo riceve il segnale, ma misura anche la frequenza cardiaca (con precisione di ±2 battiti al minuto) e il numero di passi giornalieri. Tutti i dati vengono inviati via Bluetooth Low Energy (BLE) a un’app sullo smartphone, che li trasmette poi a un server sicuro accessibile dal medico. La trasmissione è criptata con protocolli AES, per proteggere i dati da accessi non autorizzati.
Alcuni sistemi avanzati, come l’IntelliCap di Philips, vanno oltre: monitorano il pH e la temperatura dell’intestino, e possono persino rilasciare il farmaco in modo controllato, attivato da un segnale remoto. Questo non è più un semplice promemoria: è un sistema di somministrazione intelligente.
Perché l’aderenza ai farmaci è un problema così grande?
Un paziente su due non prende i farmaci come prescritto. Lo dice l’Organizzazione Mondiale della Sanità: solo il 50% delle persone con malattie croniche assume correttamente i farmaci. Questo porta a ricoveri inutili, complicazioni, e costi sanitari che negli Stati Uniti superano i 290 miliardi di dollari l’anno. Ma il problema non è la mancanza di volontà: è la complessità. Prendere una pillola ogni giorno per anni, con effetti collaterali, orari diversi, e senza un feedback visibile, è difficile.
I sensori digitali risolvono questo problema con dati concreti. Non si tratta di “controllare” il paziente, ma di capire cosa sta succedendo. Un paziente con schizofrenia che prende Abilify MyCite ha potuto vedere, nell’app, che saltava le pillole nei fine settimana. Questo ha cambiato il suo comportamento. In uno studio su 157 pazienti, l’aderenza è passata dal 62% all’84% in sole 12 settimane.
Il rilevamento degli effetti collaterali: oltre la semplice aderenza
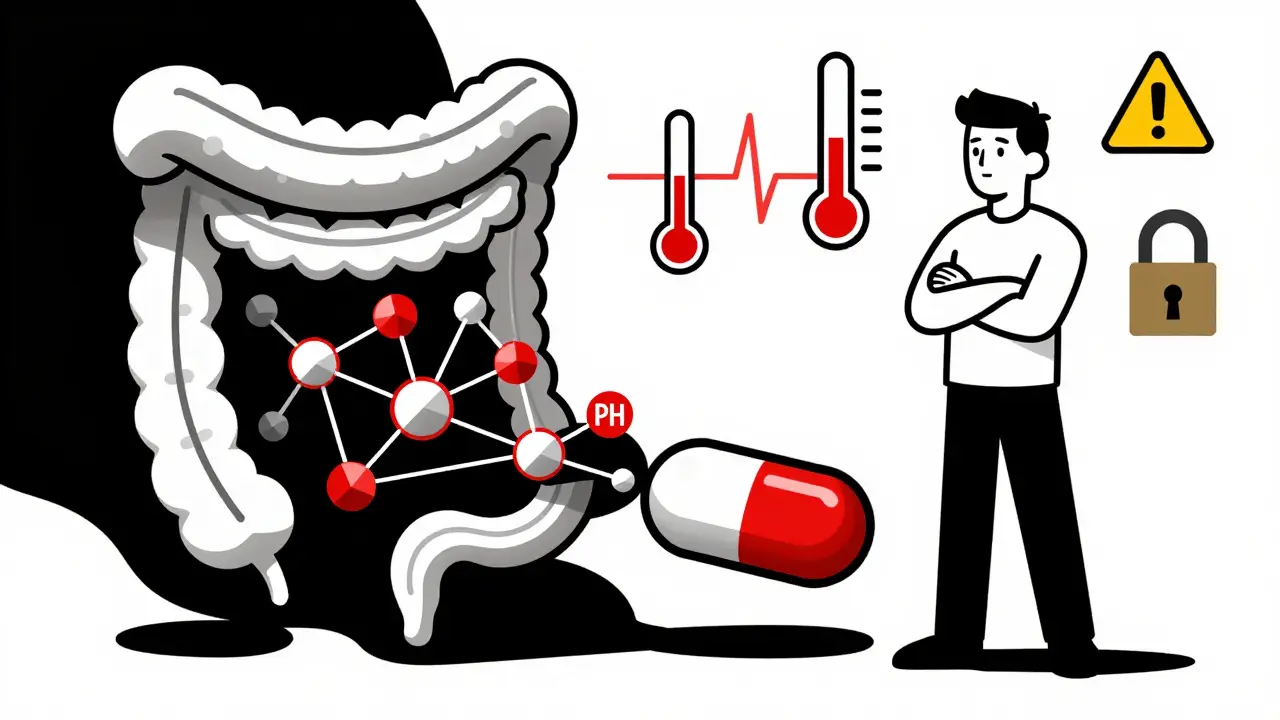
La vera rivoluzione non è solo sapere se la pillola è stata ingerita. È sapere cosa succede dopo. I sensori più recenti monitorano parametri fisiologici che prima erano invisibili. Una variazione improvvisa della frequenza cardiaca, un cambiamento di temperatura corporea, o un’alterazione del pH intestinale possono essere i primi segnali di un effetto collaterale.
Nel 2023, la FDA ha approvato il primo sistema digitale per il trattamento della tubercolosi. Non è un caso: questa malattia richiede una terapia lunga e rigida, e gli effetti collaterali (come danni epatici o reazioni allergiche) possono essere gravi. Con i sensori, un medico può vedere che un paziente ha assunto il farmaco, ma anche che la sua temperatura è salita di 0,7°C nelle 48 ore successive. Questo potrebbe indicare un’infezione o una reazione avversa, e permette un intervento prima che il danno si aggravi.
Un’altra innovazione in arrivo entro il 2026, secondo la Digital Medicine Society, è l’integrazione di algoritmi di intelligenza artificiale. L’azienda etectRx, in collaborazione con IBM Watson Health, ha già sviluppato un modello che prevede con l’82% di accuratezza quando un paziente salterà una dose, basandosi su schemi storici, il clima, lo stress, e persino il sonno. Non è un’ipotesi: è un sistema in uso nei trial clinici.

Chi usa queste pillole digitali oggi?
Il mercato è ancora piccolo, ma in rapida crescita. Nel 2022 valeva 627 milioni di dollari; si stima che raggiungerà i 2,43 miliardi entro il 2029. Ma non tutti i pazienti sono uguali. Il 47% delle implementazioni è per malattie psichiatriche, soprattutto schizofrenia e disturbo bipolare. Il 18% è per l’HIV, dove l’aderenza è vitale per evitare la resistenza ai farmaci. Il 15% per malattie cardiache, e il 9% per il diabete.
Le aziende farmaceutiche sono i principali utenti: il 78% dei sistemi digitali è usato nei trial clinici. Perché? Perché danno dati reali, non autodichiarazioni. Non c’è più il problema di “ho preso la pillola, mi ricordo”. Si vede. E questo fa risparmiare tempo, denaro e vite.
Le aziende principali sono: Proteus Digital Health (acquisita da Medtronic), etectRx con il sistema ID-Cap, Otsuka Pharmaceutical (produttore di Abilify MyCite), e Philips Research con IntelliCap. etectRx ha il 38% del mercato della ricerca, Otsuka il 52% in ambito clinico.
Limiti e preoccupazioni: non è tutto perfetto
Nonostante i vantaggi, ci sono sfide serie. Il cerotto ha una batteria che dura solo 72 ore. Se il paziente lo toglie, i dati si interrompono. Il 12-15% dei segnali non vengono ricevuti a causa di interferenze, obesità (con BMI >35, i fallimenti salgono al 18%), o semplice posizione della pillola nello stomaco.
Alcuni pazienti si sentono spiati. In uno studio del 2022, il 73% di quelli riluttanti ha citato la privacy come motivo principale. Uno su tre ha detto di sentirsi “monitorato” come un criminale. E non è un’obiezione banale: i dati sanitari sono tra i più sensibili. L’Electronic Frontier Foundation ha avvertito che, se non protetti bene, questi dati potrebbero essere usati da assicurazioni o datori di lavoro.
Un altro problema: i sensori confermano che la pillola è stata ingerita, ma non se è stata assorbita. Un paziente potrebbe ingoiarla, ma avere un intestino danneggiato che non la assorbe. In quel caso, il sistema segnala “aderenza”, ma il farmaco non funziona. È un limite tecnico, non un errore di progettazione.
Infine, la formazione dei medici è spesso insufficiente. Un’indagine del 2022 ha rivelato che i clinici hanno bisogno di 3-5 ore di addestramento solo per interpretare correttamente i dati. E le istruzioni fornite sono state valutate 3,8 su 5: buone, ma non eccellenti.
Il futuro: più dati, più intelligenza, più accessibilità
Il prossimo passo è chiaro: i sensori diventeranno più intelligenti. Entro il 2026, il 60% dei sistemi avrà la capacità di rilevare effetti collaterali in tempo reale, non solo aderenza. Alcuni prototipi stanno già testando la rilevazione di biomarcatori specifici attraverso sensori elettrochimici. Immagina una pillola che non solo dice “sono stata ingerita”, ma anche “ho causato un lieve aumento di enzimi epatici”.
La sfida sarà il costo. Il sistema completo (pillola, cerotto, app, supporto) costa tra i 200 e i 400 dollari al mese. Per ora, solo i sistemi sanitari e le assicurazioni possono permetterselo. Ma con l’adozione su larga scala, i prezzi scenderanno. E quando succederà, questa tecnologia non sarà più solo per i pazienti con malattie gravi: diventerà standard per chi prende farmaci a lungo termine.
Il presidente dell’American Telemedicine Association, Dr. Joseph Kvedar, ha detto che questa tecnologia diventerà “standard per regimi farmacologici ad alto rischio entro cinque anni”. Ma rimarrà un’opzione per pochi per le terapie quotidiane, a causa dei costi. Non è il futuro di tutti, ma è il futuro di chi ne ha davvero bisogno.
Le domande più frequenti
Le pillole digitali sono sicure da ingoiare?
Sì. I sensori sono fatti di materiali biocompatibili e sono progettati per passare attraverso il tratto digestivo senza causare danni. Sono più piccoli di una pillola normale e non contengono metalli tossici. Dopo l’ingestione, vengono espulsi naturalmente con le feci. Non sono riutilizzabili e non si attivano fuori dallo stomaco.
Posso scegliere di non usare il sistema digitale?
Sì. L’uso di questi sensori è sempre volontario. Non sono obbligatori, e i pazienti possono interrompere l’uso in qualsiasi momento. I medici non possono costringere un paziente a indossare il cerotto o a prendere la pillola digitale. Il consenso informato è obbligatorio e deve essere rinnovato periodicamente.
I dati vengono condivisi con assicurazioni o datori di lavoro?
No, per legge. In tutti i paesi con normative sanitarie rigorose, i dati dei sensori sono protetti da HIPAA (negli Stati Uniti) o da regolamenti simili (come il GDPR in Europa). Questi dati non possono essere condivisi con assicurazioni, datori di lavoro o terzi senza il tuo esplicito consenso. Tuttavia, i dati possono essere usati dai medici e dai ricercatori per migliorare le cure, ma sempre in forma anonima e aggregata.
Questo sistema funziona con tutti i farmaci?
No. Solo alcuni farmaci sono stati approvati per l’uso con sensori digitali. Al momento, sono principalmente quelli per la schizofrenia, il disturbo bipolare, l’HIV, la tubercolosi e alcuni farmaci per il dolore cronico. Ogni combinazione farmaco-sensore richiede un’approvazione separata dalla FDA o dall’EMA. Non è possibile aggiungere un sensore a una pillola qualsiasi.
Cosa succede se il cerotto si stacca o l’app si blocca?
Il sistema è progettato per funzionare anche con interruzioni temporanee. Se il cerotto si stacca, i dati vengono persi solo per quel periodo. Se l’app si blocca, i dati vengono memorizzati temporaneamente sul cerotto e sincronizzati non appena il dispositivo si ricollega. Non c’è rischio di perdita permanente dei dati, e il medico viene avvisato se si verificano interruzioni prolungate.